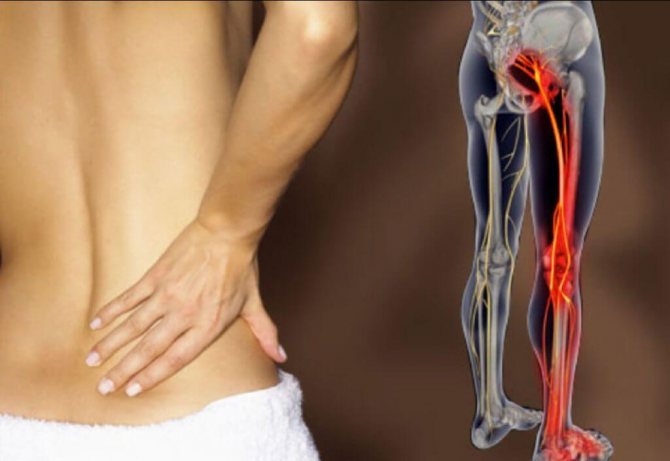
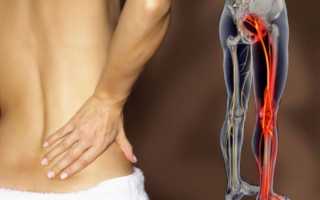
Невропатия бедренного нерва — поражение n. femoralis различной этиологии, приводящее к нарушению проведения по нему нервных импульсов. Клинические проявления зависят от топики поражения и могут представлять собой боли и сенсорные расстройства по передне-медиальной поверхности бедра и голени, затруднение ходьбы из-за нарушения разгибательных движений в колене и др. В диагностике невропатии n. femoralis полагаются на данные УЗИ нерва и ЭМГ. Лечебная тактика включает устранение компрессии нерва, метаболическую, сосудистую, противовоспалительную, обезболивающую и противоотечную терапию, проведение лечебной физкультуры и электромиостимуляции.
Общие сведения
Впервые невропатия бедренного нерва была описана под названием «передний круральный неврит» в 1822 г. Сегодня она является одним из самых часто встречающихся вариантов среди мононевропатий нижних конечностей. Не смотря на почти 200-летнюю историю изучения бедренной невропатии и ее достаточную распространенность, она остается в некотором смысле малоизвестным заболеванием. Недостаточная информированность как врачей общей практики, так и некоторых специалистов в области неврологии приводит к тому, что невропатия бедренного нерва зачастую расценивается как вертеброгенная патология (корешковый синдром, миелопатия и т. п.) или как проявления полиневропатии. Этому способствует широкая вариативность симптомов, от чисто сенсорных нарушений до преобладания двигательной дисфункции, в зависимости от топики поражения.
Анатомические особенности бедренного нерва
Начало бедренный нерв (n. femoralis) берет от 3-х поясничных спинномозговых корешков L2, L3 и L4, которые, сливаясь, образуют единый нервный ствол. Последний идет между подвздошной и большой поясничной мышцами, спускается до паховой связки, проходя под которой, он выходит на переднюю поверхность бедра, где разделяется на кожные (сенсорные) и мышечные (двигательные) ветви и подкожный нерв. В подвздошно-поясничном сегменте бедренный нерв иннервирует мышцы, между которыми он проходит. Их функцией является сгибание и супинация бедра, а при фиксированном бедре — сгибание поясничного отдела позвоночника, обеспечивающее наклон туловища вперед.
Мышечные ветви, отходящие от бедренного нерва после его прохождения под паховой связкой, иннервируют мышцы, отвечающие за сгибание бедра и разгибание колена. Кожные ветви обеспечивают сенсорную восприимчивость передней и немного внутренней поверхности бедра. Подкожный нерв отделяется от n. femoralis в районе паховой связки, идет спереди по бедру, затем принимает медиальное направление и входит в межмышечный канал Гунтера (приводящий канал), по выходу из которого проходит по медиальному краю коленного сустава, где отдает поднадколенниковую ветвь, иннервирующую переднюю поверхность надколенника. Далее подкожный нерв проходит по медиальному краю голени и стопы, доходя до основания большого пальца. Он обеспечивает чувствительность кожи голени спереди и на медиальной поверхности, а также кожи медиального края стопы.
Невропатия бедренного нерва
Функции
Таким образом, запирательный нерв имеет три ветви: заднюю, переднюю и кожную.
Друзья, совсем скоро состоится семинар «Нейродинамика. Концепция Шаклока. Нижняя четверть.» Узнать подробнее…
Двигательная порция нерва иннервирует
- наружную запирательную мышцу;
- длинную приводящую мышцу;
- короткую приводящую мышцу;
- 1/2 часть большой приводящей мышцы;
- тонкую мышцу;
- гребенчатую мышцу.
Сенсорная порция нерва обеспечивает чувствительность
- тазобедренного сустава;
- коленного сустава;
- кожи медиальной поверхности бедра (наряду с подкожным нервом и медиальным кожным нервом бедра).
Причины невропатии бедренного нерва
Патология бедренного нерва на подвздошно-поясничном уровне часто вызвана его компрессией в результате мышечного спазма или кровоизлияний в поясничную мышцу, происходящих при ее перегрузках или травмировании. Реже невропатия бедренного нерва обусловлена забрюшинными гематомами или опухолями (саркомы, лимфомы). Гематомы могут образовываться при гемофилии, тромбоцитопатиях и тромбоцитопениях; как осложнение терапии антикоагулянтами, применяемой при тромбоэмболиях и тромбозах, особенно у пациентов с аневризмой брюшной аорты. Описаны случаи бедренной невропатии, вызванные повреждением нерва при проведении аппендэктомии, операций на мочеточниках и почках, а также при бурситах и абсцессах подвздошно-поясничных мышц.
Причинами сдавления бедренного нерва в районе паховой связки могут быть: паховый лимфогранулематоз, бедренная грыжа, сдавление нерва паховой связкой при долгом вынужденном положении бедра (в т. ч. в течение оперативных вмешательств). Повреждение нерва возможно при проведении операций на тазобедренном суставе, оперативном лечении паховых грыж и пр.
Возникновение бедренной невропатии на уровне канала Гунтера наблюдается при профессиональном или спортивном перенапряжении приводящих мышц бедра, образующих данный канал. Реже мышечное напряжение бывает обусловлено нестабильностью или аномалиями коленного сустава. Ятрогенная невропатия может развиться как осложнение операций на коленном суставе.
Изолированная невропатия поднадколенниковой ветви n. femoralis зачастую носит идиопатический характер, но может быть связана с тромбофлебитом, варикозной болезнью и повторяющимися мелкими травмами колена.
Симптомы невропатии бедренного нерва
Клинический симптомокомплекс бедренной невропатии зависит от топики процесса. При возникновении патологии на подвздошно-поясничном уровне развивается полный комплекс симптомов, включающий сенсорные, двигательные и вегетативно-трофические расстройства на всей иннервируемой бедренным нервом области. В редких случаях, при высоком разделении нерва, могут наблюдаться только сенсорные или только двигательные нарушения, иногда — мозаичная картина двигательных и чувствительных нарушений.
Полная невропатия бедренного нерва сопровождается лишь частичным нарушением работы подвздошно-поясничных мышц, благодаря существованию их альтернативной иннервации. Поэтому сгибание и супинация бедра практически не нарушены. Более выражен парез четырехглавой мышцы, отвечающей за разгибание ноги в коленном суставе. В связи с затруднительным разгибанием, пациенты стараются не сгибать ногу в колене. Затруднен бег и ходьба, особенно при необходимости подниматься по лестнице. Изменяется походка. Нога фиксирована в положении переразгибания. Наблюдается отсутствие коленного рефлекса.
К сенсорным нарушениям относятся расстройства тактильного и болевого восприятия на передне-внутренней поверхности бедра и голени, медиальном крае стопы. В этой же зоне наблюдаются трофические и вегетативные изменения, возможны ирритативные боли. В положении лежа на животе выявляются симптомы натяжения — боль по передней поверхности бедра при попытке максимально поднять прямую ногу (симптом Вассермана) или согнуть ногу в коленном суставе (симптом Мицкевича).
НЕВРОПАТИЯ НАРУЖНОГО КОЖНОГО НЕРВА БЕДРА (n. cutaneus femoris lateralis)
Это чувствительный нерв, он ответственен за чувствительность в области наружных (латеральных) отделов бедра.
Невропатия проявляется жгучими стойкими болями в области наружной поверхности бедра и чувством онемения, «ползания мурашек», покалывания в этой же области.
Эти явления усиливаются при вставании и ходьбе.
Люди, страдающие невропатией наружного кожного нерва бедра, описывают боль при вставании как вспыхивающий, «огненный шар» в области боковой поверхности бедра и распространяющийся книзу по бедру, не доходя до колена.
Болевая точка при данном виде невропатии выявляется под передневерхней остью подвздошной кости.
Диагностика невропатии бедренного нерва
Постановка диагноза бедренной невропатии требует от невролога внимательного и тщательного изучения топики поражения. Рентгенография позвоночника малоинформативна, поскольку зачастую невропатия бедренного нерва возникает у пациентов уже имеющих изменения позвоночного столба (спондилоартроз, остеохондроз и т. п.) и выявленная рентгенологически патология позвоночника никак не исключает наличие невропатии. В таких случаях в пользу невропатии свидетельствует невральный, а не сегментарный, характер выявленных при неврологическом осмотре расстройств. Разрешению спорных диагностических ситуаций способствует ЭМГ. При невропатии она выявляет замедление проведения импульсов по бедренному нерву, снижение амплитуды М-ответа, признаки денервации в иннервируемых бедренным нервом мышцах и отсутствие таких признаков в паравертебральной мускулатуре сегментов L2-L4.
Относительно новым, но перспективным методом исследования периферических нервных стволов является УЗИ, с помощью которого можно оценить целостность нерва, выявить его опухолевые изменения, отек, рубцово-спаечную деформацию и дегенеративные процессы. Ультразвуковая диагностика бедренного нерва (УЗИ нерва) с проведением динамических проб позволяет определить степень его подвижности в приводящем канале.
Поражение бедренного нерва нуждается в дифференциации от вертеброгенных радикулопатий L2-L4, пояснично-крестцовой плексопатии (особенно возникшей на фоне сахарного диабета), травмы колена или гонартроза. Для исключения патологии забрюшинного пространства обязательно проведение его УЗИ, КТ или МРТ.
Лечение невропатии бедренного нерва
Тактика лечения во многом определяется этиологией бедренной невропатии. При компрессии бедренного нерва забрюшинной гематомой проводится ургентная операция. Хирургического лечения требуют и случаи травматического повреждения нерва с его практически полным перерывом. В остальном достаточным является консервативное лечение. Ее основу составляет противоотечная терапия, купирование болевого синдрома, улучшение кровоснабжения и метаболизма бедренного нерва.
Противоотечная и противовоспалительная терапия глюкокортикоидами проводится в случаях компрессии бедренного нерва в межмышечных каналах или под паховой связкой. При этом растворы глюкокортикоидов (гидрокортизона, дипроспана) в сочетании с местными анестетиками (лидокаином, новокаином) вводятся непосредственно в область компрессии в виде блокад. При интенсивном характере болей прием НПВС и анальгетиков сочетают с назначением антидепрессантов (амитриптиллина) или антиконвульсантов (топирамата, прегабалина, габапентина). Для функционального восстановления бедренного нерва большое значение имеет вазоактивная (пентоксифиллин, никотиновая кислота) и метаболическая (витамины В6, В1 и их сочетания) терапия.
При парезе четырехглавой мышцы и пояснично-подвздошных мышц для предотвращения мышечных атрофий и контрактур необходимы ЛФК, электромиостимулиция и препараты, улучшающие нервно-мышечную передачу (ипидакрин, неостигмин).
Источник
Патогенез
Специалисты сходятся во мнении, что лечение хронической тазовой боли необходимо проводить с ориентацией на возможные причины ее возникновения. Как правило, это целый комплекс факторов, которые влияют на состояние женщины. Существенно повышает риск СХТБ неэффективное лечение основного заболевания. Поскольку все органы в малом тазу между собой связаны, патологический процесс может вызывать непредсказуемые нарушения.
Существует несколько десятков причин болевого синдрома.
- Гинекологические.
эндометриоз;
- воспалительные процессы органов в малом тазе;
- инфекции, передающиеся половым путем;
- спаечные процессы;
- боль овуляторного и менструального характера;
- полипы эндометрия;
- опухолевые новообразования в половых органах;
- травматические повреждения.
- хроническая инфекция мочевыводящих путей;
- хронический колит;
- нарушения функции мышц тазового дна;
Также хронические боли могут носить психогенный характер: являться результатом депрессии, стрессовых расстройств, посттравматических состояний, шизофрении.
Причины повреждения седалищного нерва
Патология возникает вследствие неточностей при подборе эндопротеза, интраоперационных ошибок хирургов или в результате осложнений, допущенных медицинскими работниками на этапе послеоперационной курации пациентов. Отметим, что появление неприятных симптомов обычно не связано с истинным повреждением нервного ствола.
В зависимости от механизма развития выделяют два вида нейропатии седалищного нерва:
- Ишемическая. Возникает из-за сдавления нервного ствола отечными тканями, травмированными в ходе операции. Данное осложнение особенно часто развивается у лиц со слаборазвитой подкожно-жировой клетчаткой и мышцами.
- Тракционная. В ходе эндопротезирования хирург обязательно выполняет тракцию(вытяжение) бедра при пробном и окончательном вправлении головки в суставную впадину. При чрезмерных усилиях врача данная манипуляция вызывает повреждение нервного ствола.
Появление у пациента неврологических нарушений непосредственно после хирургического вмешательства обычно указывает на острую тракционную невропатию. Если симптомы проявляются на вторые-третьи сутки — значит у больного развилась отсроченная ишемическая нейропатия, обусловленная компрессией и кислородным голоданием нерва.

Туннельный синдром: где узко, там и больно
«Локоть теннисиста», «паралич влюбленных», синдром «парковой скамейки» — метафоры вносят в названия туннельных невропатий романтический шарм. Но тем, кто испытывает их симптомы, не до лирических ассоциаций: боль при туннельном синдроме не только существенно ухудшает качество жизни, но может даже приводить к инвалидности.
Какие туннельные невропатии встречаются чаще всего, как они проявляются и, главное, что с этим делать?
Сгусток нервов
Чтобы передавать сигналы от мозга, они «опутывают» весь организм. Проходят нервные волокна и в так называемых анатомических туннелях — узких пространствах, стенками которых становятся различные кости, сухожилия и мышцы.
В норме нервам в таких условиях места вполне достаточно. Но при определенных обстоятельствах неширокий канал может сужаться, и тогда нерв сдавливается. Так возникает туннельный синдром, или туннельная невропатия.
Обстоятельства, которые предрасполагают к развитию «конфликта», могут быть различными. Прежде всего, это врожденные аномалии, например, дополнительные мышцы, сухожилия, фиброзные тяжи в области туннелей.
Способствовать туннельному синдрому может ряд заболеваний и состояний, например, сахарный диабет, остеоартроз, подагра, злокачественные образования, отеки, беременность.
Возникает туннельная невропатия и у совершенно здоровых людей, профессиональная деятельность которых связана с постоянными микротравмами.
Программисты, днями напролет не выпускающие мышку, резчики по дереву, чья рука привыкла держать инструмент в одном и том же положении, а еще доярки, обмотчики, стенографистки — у представителей этих и некоторых других специальностей однажды могут возникнуть «странные» симптомы.
Если в туннеле конфликт…
Первым признаком ущемления проходящих по туннелю нервов обычно становится боль. Она появляется на фоне воспалительных изменений, происходящих в зоне «конфликта», а также в результате повреждения самого нерва.
На начальных стадиях болевой синдром тревожит только после нагрузок. По мере прогрессирования он начинает возникать в покое, в том числе и ночью.
При этом боль часто появляется в ответ на раздражители, которые обычно не влияют на болевые рецепторы: легкое поглаживание, воздействие умеренных температур могут вызывать новый приступ.
Часто боль носит характер электрического прострела, молниеносно и резко пронизывая область «конфликта». Классическими признаками туннельного синдрома также являются онемение, покалывание (парестезия) в зоне поражения.
Позже могут появиться сложности при совершении «тонких» движений, например, при застегивании пуговиц, а также повышенная утомляемость мышц в области поражения. Кстати, область эта может находиться в самых разных местах.
Слабые места
Известно около 30 видов туннельных синдромов. Они могут возникать в шее, надплечевой области, руках, ногах, тазовом поясе. К наиболее распространенным туннельным невропатиям относятся:
• Синдром запястного канала, самая частая форма невропатии, возникает из-за сдавливания срединного нерва под поперечной связкой запястья и сопровождается поражением кисти. Работа за компьютером, рисование, вождение — ведущие факторы риска.
• Синдром компрессии лучевого нерва, может возникать на различных уровнях. Если сдавливание произошло в средней трети плеча, развивается синдром «парковой скамейки». Название произошло оттого, что сдавление возникает во время сна на твердых поверхностях. При компрессии глубокой задней ветви лучевого нерва возникает «локоть теннисиста». Сдавливание характерно для спортсменов, испытывающих регулярные мышечные перегрузки в области прохождения нерва, — теннисистов, бадминтонистов и др.
• Синдром круглого пронатора («паралич влюбленных») появляется в результате компрессии срединного нерва в предплечье. Может возникать при длительном сдавлении ткани в области предплечья, например, если голова возлюбленной всю ночь покоится на предплечье счастливого жениха.
• Синдром вырезки лопатки развивается в результате сдавления нерва в щели, образованной вырезкой лопатки, характеризуется болью в глубине плечевого сустава.
• Синдром грушевидной мышцы, возникает при сдавлении седалищного нерва и проявляется болью по задней поверхности ноги.
Нервам – здоровье!
Несмотря на широкую «географию» туннельных синдромов, их диагностика и лечение имеют общие принципы. Диагноз чаще всего устанавливается на основании «говорящих» клинических проявлений. Кроме того, есть ряд тестов, которые позволяют отличить один туннельный синдром от другого.
Для их проведения не нужны ни лаборатории, ни аппаратура: достаточно самого больного и квалифицированного невролога, который знает, как и куда нажать.
Основной принцип лечения всех туннельных синдромов — прекратить воздействие фактора, вызывающего сужение туннеля.
Программистам придется оставить в покое компьютерную мышь, дояркам отдохнуть от буренок, а пианистам отложить игру на любимом инструменте до лучших времен.
Впрочем, доить коров или играть на фортепиано с бандажом, шиной или ортезом вряд ли получится: еще одно необходимое лечебное мероприятие — фиксация зоны поражения. И, конечно, чтобы облегчить течение невропатии, назначается противоболевая терапия.
Симптомы и методы диагностики
Выраженность клинической картины заболевания напрямую зависит от уровня и объема повреждения седалищного нерва. В большинстве случаев пациентов беспокоят нарушения чувствительности передне-боковой поверхности голени и тыльной поверхности стопы. Иногда в этой зоне появляется жгучая боль. Также у человека нарушается походка, что существенно затрудняет послеоперационную реабилитацию.
Особенности ходьбы больного:
- провисание стопы при подъеме ноги;
- невозможность стать на пятку;
- потребность высоко поднимать ногу при ходьбе.
Походку человека с повреждением малоберцового нерва называют «лошадиной» или «петушиной». Ее появление после эндопротезирования ТБС — настоящая катастрофа. Поскольку больной не способен нормально передвигаться, функции прооперированной конечности восстанавливаются медленно и с большим трудом.
Потеря чувствительности конечностей
Острая потеря чувствительности в отдельных конечностях может быть установлена в продольных зонах, соответствующих отдельным нервным корешкам, или в различных областях, иннервируемых отдельными нервами. Корешки обычно повреждаются в результате травмирования остеофитами позвонков при спондилезе или грыжевом выпячивании диска. Плечевое сплетение может быть повреждено при локальной травме (во время операции или при несчастном случае с вовлечением зоны плечевого сустава, включая родовые травмы), и затем в нем может развиться воспаление. Пояснично-крестцовое сплетение может быть повреждено во время операции при развитии забрюшинной гематомы. Периферические нервы чувствительны к травме или сдавливанию в определенных классических зонах, таких как локтевой сустав — для локтевого нерва, запястье — для срединного нерва, коленный сустав — для малоберцового нерва и медиальная лодыжка — для большеберцового нерва.
Корешки нервов
В верхних конечностях снижение или потеря болевой и тактильной чувствительности на первом пальце и лучевой поверхности руки вызывает подозрение о поражении корешка С6. Снижение болевой чувствительности на четвертом и пятом пальцах, а также на локтевой поверхности предплечья указывает на поражение корешка С8. Если выявляется сниженная болевая чувствительность на втором и третьем пальцах, а иногда и на лучевой поверхности четвертого пальца, необходимо подумать о поражении корешка С7.
В нижних конечностях острая потеря болевой и тактильной чувствительности за счет поражения корешка L1 выглядит как продольная зона на уровне паховой области, которая дистально достигает областей иннервации корешков L2 и L3, вовлекая переднюю поверхность бедра, а проксимально распространяясь над ягодицами. Сенсорный дефицит вдоль медиальной и латеральной поверхности голени указывает, соответственно, на поражение корешков L4 и L5. Вовлечение в патологический процесс нервных корешков S1 и S2 проявляется снижением чувствительности по задней поверхности бедра и голени.
Периферические нервы
Подмышечный нерв. Кроме случаев острой потери чувствительности, обусловленных поражением нервных корешков, можно столкнуться с локализованным сенсорным дефицитом, вызывающим подозрение о поражении периферических нервов.
Привести к поражениям подмышечного нерва могут следующие травмы:
- вывих плечевого сустава;
- повреждения плечевой кости;
- продолжительное давление, растяжение или тракция руки во время анестезии или сна.
Локализованный дефицит болевой и тактильной чувствительности над нижней частью дельтовидной мышцы позволяет врачу без труда распознать такое поражение.
Срединный нерв. Снижение или потеря чувствительности на ладонной поверхности первых трех пальцев и половине четвертого пальца, а также на тыльной поверхности конечных фаланг второго и третьего пальцев и половине четвертого пальца указывает на повреждение срединного нерва.
Острая потеря чувствительности в зоне иннервации срединного нерва вызывается преимущественно следующими травмами:
- поражениями руки;
- поражениями предплечья;
- поражениями запястья и кисти, включая колотые и пулевые раны.
Вмешательства, требующие введения игл, особенно в локтевую ямку, также могут привести к повреждению срединного нерва, которое проявляется сенсорным дефицитом и болью, часто со жгучим, каузалгическим компонентом.
Длительная компрессия во время анестезии или сна может также вызвать острое поражение срединного нерва, проявляющееся сенсорным и моторным дефицитами.
Онемение и покалывание по ходу иннервации срединного нерва, которые пробуждают пациента во время сна и проходят после встряхивания руки и кисти, представляют собой классические симптомы синдрома карпального канала, обычно возникающего в результате повторяющихся круговых травмирующих движений в запястье. Пациенты, страдающие сахарным диабетом, гипотиреозом, артритом или акромегалией, а также беременные особенно предрасположены к развитию синдрома карпального канала.
Локтевой нерв. Острое расстройство чувствительности, указывающее на поражение локтевого нерва, проявляется парестезиями, за которыми следует снижение тактильной и болевой чувствительности на пятом и локтевой поверхности четвертого пальца, а также локтевой части кисти до запястья.
Наиболее частыми причинами, приводящими к поражению локтевого нерва, являются:
- переломы и вывихи в плечевом суставе, затрагивающие локоть;
- рваные раны;
- давление на нерв во время анестезии или в состоянии алкогольного опьянения.
Лучевой нерв. У пациентов с острыми поражениями лучевого нерва сенсорный дефицит может быть обнаружен на задней поверхности руки, если нерв поврежден в подмышечной впадине. Повреждение лучевого нерва проксимальнее спиральной борозды плечевой кости приводит к снижению чувствительности на дистальной разгибательной поверхности предплечья. Поверхностная ветвь лучевого нерва дает начало тыльному пальцевому нерву в дистальной области предплечья, иннервирующему кожу тыльной и лучевой поверхности руки и тыльной поверхности первых четырех пальцев. Лучевой нерв является, по-видимому, наиболее часто повреждаемым периферическим нервом.
К наиболее частым причинам повреждения лучевого нерва относятся:
- вывихи и переломы плеча;
- длительное давление на нерв (особенно в борозде нерва);
- переломы шейки лучевой кости.
Бедренный нерв. Острое поражение бедренного нерва проявляется снижением чувствительности на передней и медиальной поверхности бедра и в зоне иннервации скрытого нерва (n. saphenus) на медиальной поверхности нижней части ноги.
Острое повреждение бедренного нерва может произойти в результате следующих травм:
- переломов костей малого таза и бедренной кости;
- вывиха бедра;
- давления или тракции во время гистерэктомии;
- родоразрешения с помощью щипцов;
- давления гематомы в области подвздошно-поясничной мышцы или в паху.
Парестезии и потеря чувствительности в области иннервации скрытого нерва могут возникнуть в результате его повреждения на медиальной поверхности колена при медиальной артротомии или при хирургических вмешательствах ( аорто-коронарное шунтирование).
Запирательный нерв. Потеря чувствительности при повреждении запирательного нерва выявляется на небольшой области кожи на медиальной поверхности бедра.
Нерв может быть поврежден в следующих ситуациях:
- во время хирургических вмешательств на бедре и органах малого таза;
- в случаях запирательной грыжи;
- вторично при гематоме подвздошно-поясничной мышцы.
Латеральный бедренный кожный нерв. Внезапное появление чувства покалывания, онемения или дискомфорта на латеральной и переднелатеральной поверхности бедра типично для поражения латерального бедренного кожного нерва (meralgia paresthetica). Гиперестезия сменяется гипестезией. Дискомфорт или боль могут быть двусторонними.
Данный нерв может повреждаться в следующих случаях:
- за счет компрессии паховой связкой;
- при кровоизлиянии в подвздошно-поясничную мышцу;
- при ношении больными с ожирением слишком тесной одежды.
Седалищный нерв. Острые расстройства чувствительности, захватывающие наружную поверхность голени, а также тыльную, подошвенную и внутренние поверхности стопы, появляются при острых поражениях седалищного нерва. Распределение сенсорного дефицита отражает зоны кожной чувствительности, обеспечиваемой двумя ветвями седалищного нерва: малоберцовым и большеберцовым нервами.
Острое повреждение седалищного нерва может произойти при:
- переломах или вывихах бедра;
- операциях на бедренном суставе;
- других патологических состояниях органов малого таза, включая огнестрельные ранения или инъекции в области, близко расположенные к седалищному нерву.
Малоберцовый нерв. При повреждении общего малоберцового нерва на уровне головки малоберцовой кости обнаруживается нарушение чувствительности на латеральной поверхности голени и тыльной поверхности стопы. Иногда повреждается только поверхностная ветвь малоберцового нерва, что проявляется снижением болевой и тактильной чувствительности в более дистальных отделах латеральной поверхности голени. При поражении глубоких ветвей малоберцового нерва может быть выявлен небольшой участок кожи между первым и вторым пальцами ноги с пониженной чувствительностью к боли и прикосновениям.
Большинство повреждений малоберцового нерва имеют травматическую природу и обычно вызываются:
- давлением, приложенным к верхним и наружным отделам поверхности ноги;
- растяжением в области тазобедренного и коленного суставов;
- хирургическими операциями в области коленного сустава.
Большеберцовый нерв. Острое повреждение большеберцового нерва приводит к расстройствам чувствительности на латеральной поверхности задней части голени, иннервируемой его ветвью, медиальным икроножным кожным нервом. Дополнительные ветви большеберцового нерва обеспечивают иннервацию кожи латеральной поверхности пятки, латеральной поверхности стопы (икроножный нерв) и подошвы, при этом медиальные две трети подошвы иннервируются срединным подошвенным нервом, а латеральная треть — латеральным подошвенным нервом.
Большеберцовый нерв чаще всего повреждается в подколенной ямке, на уровне голеностопного сустава или стопы.
Повреждение в тарзальном канале, где нерв пересекает медиальную лодыжку, вызывает потерю чувствительности в пальцах и тыльной поверхности стопы.
Плексопатия.
Острый сенсомоторный дефицит, указывающий на множественное повреждение нервов в отдельной верхней или нижней конечностях, дает основание заподозрить плексопатию.
Плексопатия плечевого сплетения. Острое появление чувства покалывания, онемения и боли, за которыми через несколько часов или дней, как правило, развивается мышечная слабость и гипестезия по заплаточному типу в области плечевого пояса и проксимальных мышц плеча, типично для поражения плечевого сплетения (амиотрофическая невралгия). Острая плексопатия плечевого сплетения может быть вызвана травмой, при которой происходит чрезмерное отведение руки, или может возникать вторично при тракционных движениях рук, включая повреждения во время родов. Повреждение плечевого сплетения может возникать в эпидемической форме.
Плексопатия плечевого сплетения может развиться после:
- инфекций;
- вакцинаций;
- парентерального введения сывороток;
- может возникнуть как осложнение аорто-коронарного шунтирования.
У некоторых пациентов не удается установить видимую причину плексопатии.
Плексопатия пояснично-крестцового сплетения распознается по сенсомоторному дефициту и боли в нижних конечностях. При острой плексопатии поясничного сплетения частой причиной, кроме травм, является забрюшинное кровоизлияние.
Основные принципы лечения нейропатии
Для борьбы с патологией врачи используют обезболивающие, спазмолитические, антигипоксические средства, мембранопротекторы, антиоксиданты, биостимуляторы, антиагреганты. Лекарства данных групп купируют неприятные симптомы, облегчают самочувствие пациента и способствуют восстановлению нервных волокон.
Препараты, которые назначают при появлении первых признаков нейропатии:
- Трамадол. Относится к группе сильных опиоидных анальгетиков. Препарат оказывает мощное обезболивающее действие, что очень актуально в послеоперационном периоде.
- Актовегин. Лекарство стимулирует обменные процессы в тканях, ликвидирует последствия ишемии, запускает регенерацию.
- Мидокалм. Относится к миорелаксантам с центральным механизмом действия. Снимает мышечные спазмы, тем самым облегчая состояние пациента.
- Нейромультивит. Содержит комплекс витаминов группы В. Эти вещества положительно влияют на нервную ткань, а в больших дозах оказывают еще и обезболивающий эффект.
- Мильгамма. Помимо витаминов В1, В6 и В12 содержит еще и Лидокаин. Благодаря этому препарат быстро и эффективно купирует боль в прооперированной ноге.
Вместе с медикаментозной терапией больным назначают массаж нижних конечностей. Сеансы стимулируют метаболизм, улучшают крово- и лимфоток в мягких тканях. Благодаря этому нервные волокна восстанавливаются гораздо быстрее. В борьбе с нейропатией очень эффективна и гипербарическая оксигенация (ГБО). Суть процедуры заключается в глубоком насыщении тканей кислородом. Это облегчает боль, препятствует гибели нервных клеток и стимулирует рост новых кровеносных сосудов.
Высокую эффективность в лечении послеоперационных повреждений седалищного нерва показала электронейромиостимуляция. Во время процедур врачи искусственным путем вызывают сокращение мышц нижней конечности. Это помогает восстановить функции мышечной и нервной ткани. Для проведения электронейромиостимуляции в разных больницах и клиниках используют различные аппараты.
Любопытно! Не так давно российские ученые разработали и запатентовали уникальный метод нейростимуляции. Его суть заключается в имплантации 2-3 временных электродов (эпидурального, эпиневрального, в месте проекции малоберцового нерва). С их помощью электростимуляцию проводят два раза в сутки на протяжении 14 дней.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Профилактика неврологических осложнений
Чтобы избежать повреждения седалищного нерва врачам нужно очень внимательно подходить к предоперационному проектированию имплантации. Если возникнет необходимость, им следует решить вопрос о замене рашпиля ножки протеза на меньший размер. В последующем это позволит избежать лишних тракций в ходе операции.
Во время выполнения эндопротезирования хирург должен выбирать наиболее щадящую технику, предусматривающую минимальное травмирование околопротезных тканей. Для этого в начале тракции он должен определить, какие усилия понадобятся ему для вправления. Если они значительные, то хирургу не стоит усиливать тракцию. В этом случае ему нужно поменять пробную головку эндопротеза на головку с меньшей величиной «offset». В качестве альтернативы можно рассмотреть вариант мобилизации проксимального отдела бедра.
Источник
Невропатия бедренного нерва
Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 8 августа, 2020
Воспаление или поражение бедренного нерва, называемое невритом, имеет специфические симптомы и требует комплексного лечения. Так как со временем, если не использовать ничего, кроме болеутоляющих — прогрессирует в серьезную патологию.
Без выяснения причины и ее устранения, нервные волокна гибнут. Нога с больной стороны может потерять чувствительность или подвижность.
Анатомическая характеристика
Бедренный нерв — крупный пучок волокон, и один из наиболее уязвимых. Он образуется из волокон спинномозговых корешков в поясничном отделе и опускается по бедру вниз. Отдает веточки к мышцам и коже бедра, из него потом ответвляются большеберцовый и малоберцовый нервы.
Поражение бедренного пучка обладает своими симптомами. Но порой маскируется под воспаление большеберцового или невропатию малоберцового нерва.
При воспалении, собственно, бедренного участка, независимо от причин, возникают болезненные ощущения (невралгия). Боль усиливается при напряжении мышц, во время ходьбы, приседаний. Болевой синдром может распространиться выше, на область поясницы.
Без терапии:
- Нервные волокна станут постепенно отмирать, а воспаление или защемление — усиливаться.
- Боль сначала нарастает, но потом, по мере гибели чувствительных пучков, — снижается.
- Нога начинает не просто болеть, но и неметь. Когда отмирают двигательные волокна — отнимается.
- Так как нервы регулируют и питание тканей, то бедренная невропатия сопровождается сухостью кожи, атрофией мышц.
Кроме того, симптомы повреждения бедренного нерва могут служить проявлением других болезней. Поэтому боль, онемение кожи и дискомфорт в бедре — повод обратиться к врачу для комплексного неврологического обследования.
Характеристики состояния
Для патологии характерна неспецифическая боль с иррадиацией в поясничную область, промежность, влагалище, прямую кишку или наружные половые органы. Синдром хронической тазовой боли, как правило, имеет размытое начало. О таком диагнозе говорят, если боль присутствует более полугода. Важной особенностью состояния является отсутствие в тканях и органах патологий, которые могут вызывать дискомфорт.
Заболевание неприятно тем, что существенно снижает качество жизни, поэтому требует квалифицированной и адекватной помощи.
Причины
Проблемы с нервами ног возникают в любом возрасте. Чаще им подвержены взрослые люди, занятые физическим трудом. Но страдают и старики, дети.
Типичные причины подобного состояния:
- Переохлаждение поясничной области, ног. Это бывает длительное пребывание на холодной улице в одежде не по сезону. Часто страдают после сидения под сквозняком, например, от кондиционера летом. Фактор риска — купание в жару в прохладном водоеме.
- Отравление, в том числе алкоголем или наркотическими веществами.
- Чрезмерные физические нагрузки.
- Физические травмы или удары как в области поясницы, так и ягодиц, бедра. Даже не оставившее внешнего проявления воздействие, может привести к спазму мышц, отеку, ущемлению волокон.
- Проблемы с сосудами и системой кровообращения. Нервы перестают получать нужные питательные вещества и погибают.
- Инфекционные заболевания.
- Общее ослабление организма в связи с аутоиммунными заболеваниями и другими нарушениями иммунитета.
Симптомы
Признаки патологии, в первую очередь, проявляются в виде неприятных ощущений в нижних конечностях: жжение, боль, отдающая вниз, к колену.
Визуально, нога может выглядеть, как всегда, нормально. Заметные глазу проявления возникают в случае давних, нелеченых процессов.
Типичные симптомы поражения бедренного нерва, требующие лечения:
- появление хромоты при физических нагрузках;
- неприятные, тянущие ощущения в паховой области, постепенно переходящие в боль;
- непроизвольное подгибание ноги в коленном суставе, тазобедренном;
- исчезновение пигмента кожи на месте травмы;
- чувство онемения, покалывания по внутренней и внешней стороне бедра;
- отечность голеностопа, голени и колена.
Привлечь внимание может выпадение волос на бедре и ниже. Такой симптом чаще возникает у мужчин и не должен игнорироваться.
Появление дискомфорта требует обращения к врачу. Так как запущенное заболевание лечить сложнее, а некоторые последствия могут остаться навсегда.
Неврит бедренного нерва: симптомы и причины
Неврит бедренного нерва: определение и особенности заболевания.
Неврит бедренного нерва – это поражение бедренного нерва, которое проявляется в виде мышечных и чувствительных нарушений в нижних конечностях.
Это заболевание может проявлять себя в виде нарушении походки, боли в области бедра.
Болезнь может появляться независимо от возраста человека, в том числе и у детей. Причиной могут стать, например переохлаждение, инфекция.
Лечение любой болезни не стоит откладывать в долгий ящик. Если что-то в вашем организме пошло не так, значит, на то есть причина. Какие звоночки организма могут подсказать вам о том, что у вас развивается неврит бедренного нерва, рассмотрим далее.
Неврит бедренного нерва: первые симптомы, на которые следует обратить внимание.
- Нарушение походки
- Боли в области бедра
- Легкое покалывание и онемение на внутренней или передней стороне бедер
- Ощущение ослабленности мышц в зоне поражения
- Легкие отеки в области голеностопа или колена
Обратить внимание следует вот на что. Как было сказано выше, если у вас проявляются нарушение походки, боли в области бедра, значит, не исключен вариант того, что у вас развивается неврит бедренного нерва.
Таким образом, если часть или все, присутствующие в списки симптомы, проявляются у вас, значит, пора заняться своим здоровьем.
Помните, болезнь проще и быстрее лечить на ранних этапах, когда она еще не пустила корни глубоко в ваш организм.
Не запускайте ее и не оставляйте на волю случая или на «авось само пройдет». Бесспорно, ресурсы организма велики. И тибетская медицина за то, чтобы организм сам справился с болезнью.
Однако в условиях нашей современной жизни и, не зная истинных причин болезни, следует обратиться к специалисту и пройти бесплатную диагностику в нашей клинике. По крайней мере, вы будете знать свой точный диагноз, причину болезни и рекомендации по быстрому восстановлению.
Продолжим исследование, и для начала давайте выясним, откуда берутся корни всех заболеваний, в частности и неврита бедренного нерва.
Неврит бедренного нерва: очаги образования заболевания.
Наш мир многообразен и сложен для одних, но прост и велик для других. Умение вести себя, подчинять мысли своей воле, управлять своим состоянием в разных ситуациях, запускать правильные биохимические процессы, позволяют человеку иметь сильную энергетику и крепкий иммунитет, а значит и устойчивость к любым заболеваниям.
Целостность организма начинает разрушаться с психоэмоциональных факторов, ежедневно воздействующих на нас. Если человек умеет справляться с ними, перерабатывая любые эмоциональные скачки в сторону положительного для себя сдвига вперед, он сможет на любую дискомфортную ситуацию реагировать легко, оставаться в добром здравии и, более того, развивать свой энергетический потенциал.
В противном же случае, под воздействием сумасшедших темпов жизни, стрессовых ситуаций на работе, дома или в дороге негативный энергетический заряд начинает накапливаться, постепенно разрушая энергетическую оболочку человека.
Сначала это сказывается на психологическом здоровье человека, в дальнейшем, разрушение переходит на физический уровень, где начинают страдать внутренние органы и вылазить разные болячки.
Перейдем непосредственно к причинам и факторам, которые способствуют появлению поражения бедренного нерва.
«Тот, кто хочет быть здоровым, отчасти уже выздоравливает».
Джованни Боккаччо
Неврит бедренного нерва: главные причины образования заболевания.
- Физические нагрузки
- Переохлаждение
- Инфекция
- Результат сдавления ствола периферического нерва
- Онемение бедра
Почему болезнь может не поддаваться лечению, а когда, казалось, все прошло, возникает рецидив? Потому что на этапе диагностики врач не определил причину болезни.
Лечить симптоматику значит загонять болезнь еще глубже внутрь, где она будет поражать все новые и новые области, развивая целую «сеть» попутных заболеваний.
И, в один «прекрасный» день, они дадут о себе знать всем своим букетом, к которым присоединятся еще и побочные действия от лекарств. Стоит ли оно того? Конечно, нет. Выбор есть всегда
Дальше рассмотрим подход тибетской медицины к вопросу лечения неврита бедренного нерва.
Неврит бедренного нерва: лечение и восстановление при помощи тибетской медицины.
- Иглотерапия
- Моксотерапия
- Стоун-терапия
- Тибетский массаж
- Вакуум-терапия
- Гирудотерапия
- И другие.
Быстрое восстановление организма тибетскими способами происходит благодаря методам внешнего и внутреннего воздействия. Во внимание принимаются все, что может содействовать быстрому оздоровлению. Образ жизни и питание здесь также играют важную роль.
На бесплатной пульсовой диагностике вам ставят точный диагноз, определяют вашу преобладающую конституцию, что является одним из важнейших моментов, для постановки правильного лечения, определяю причины заболевания, сопутствующие болезни, и уже, исходя из этих данных, назначают лечение.
Повторюсь, что питание и образ жизни играют немаловажную роль в процессе исцеления. Поэтому важно знать вашу природную конституцию и положения дел в целом. И уже на основе этих данных определять необходимую диету, с присутствием обильного питья и исключением или ограничением продуктов, не подходящих вам по природе.
В комплексе с фитотерапией процедуры дают колоссальный целебный эффект и позволяют быстро снять боль и облегчить состояние.
Правильно подобранные фитопрепараты оказывают иммуномодулирующее, антибактериальное и противовоспалительное действие, гармонизируя состояние внутренних систем организма.
Комплексный подход – основа тибетской медицины. Внешнее воздействие, указанными выше процедурами, приводит к тому, что:
- Восстанавливается бедренный нерв
- Улучшается его функциональность
- Устраняются застойные явления
- Повышается иммунитет
- Снимаются болевые и дискомфортные ощущения
- Уходят сопутствующие заболевания
- Улучшается общее состояние организма
- Улучшается физическое и эмоциональное состояние
- И другие проявления болезни.
Тибетская медицина помогла многим пациентам восстановить утраченное здоровье. Даже в тех случаях, когда обычные врачи отказывались от пациента, говоря, что ему уже нельзя помочь, тибетская медицина помогала.
Не потому, что у нее есть какая-то волшебная таблетка, а потому что у нее есть колоссальные знания о природе человека и его взаимодействии с этим миром. Этот опыт копился тысячелетиями и сейчас очень быстро получает популярность благодаря своим потрясающим результатам.
Без химии, антибиотиков, болезненных процедур и операций, нам удается поднять и поставить людей на ноги, значительно улучшив их состояние.
К нам приходят и для профилактики заболеваний. Отдохнуть, разгрузить свое эмоциональное состояние, поднять свой жизненный тонус и восстановить энергетику.
После комплексных процедур человек надолго приобретает гармонию с собой и внешним миром. Он просто светится любовью, энергией и жизнью.
Поэтому, если у вас возникли проблемы со здоровьем, приходите, мы вам поможем.
Здоровья Вам и Вашим близким!
Список литературы:
Алексеев В.В., БариновА.Н., Кукушкин М.Л., Подчуфаро-ва Е.В., Строков И.А., Яхно Н.Н. Боль:руководство для врачей и студентов / Под ред. Н.Н. Яхно. — М.: МедПресс, 2009. — 302 с.
Баринов А.Н. Невропатическая боль: клинические рекомендации и алгоритмы //Врач. — 2012. — № 9. — С. 17-23.
Баринов А.Н. Тоннельные невропатии: обоснование патогенетической терапии// Врач. — 2012. — № 4. — С. 31-37.
Данилов А.Б. Витамины группы В в лечении боли // Лечащий врач. — 2009. — № 9. — С. 1-3.
Еськин Н.А., Матвеева Н.Ю., Приписнова С.Г. Ультразвуковое исследование периферической нервной системы//SonoAce-Ultrasound. — 2008. — № 18. — С. 65-75.
Мельцер Р.И., Ошукова С.М., Иванова И.У. Нейрокомпрессионные синдромы: Монография. — Петрозаводск: ПетрГУ, 2002. — 134 с.
Миронов С.П., Еськин Н.А., Голубев В.Г. и др. Ультразвуковая диагностика патологии сухожилий и нервов конечностей // Вестник травматологии и ортопедии. — 2004. — № 3. — С. 3-4.
Яхно Н.Н., Баринов А.Н., Подчуфарова Е.В. Невропатическая и скелетно-мышечная боль. Современные подходы к диагностике и лечению//Клиническая медицина. — 2008. — Т. 86, № 11. — С. 9-15.
Eckert M, SchejbalP. Therapy of neuropathies with a vitamin B combination //Fortschr Med. — 1992, Oct 20. — № 110(29). — P. 544-548.
Gelberman R.H., Szabo R.M., Williamson R.V. et al. Sensibility testing in peripheral-nerve compression syndromes. An experimental study in humans// J. Bone Joint Surg. Am. — 1983. — № 65(5). — P. 632-638.
Graham R.G., Hudson D.A., Solomons M. A prospective study to assess the outcome ofsteroid injections and wrist splinting for the treatment of carpal tunnel syndrome // Plast Reconstr. Surg. — 2004. — № 113(2). — P. 550-556.
Jarvik J.G., Comstock B.A., Kliot M., Turner J.A., Chan L., Heagerty P.J. et al. Surgery versus non-surgical therapy for carpaltunnel syndrome: a randomised parallel-group trial // Lancet. — 2009; Sep 26. — № 374(9695). — P. 1074-1081.
Kwon B.C., Jung K.I., Baek G.H. Comparison of sonography and electrodiagnostic testing in the diagnosis of carpal tunnel syndrome // J. Hand Surg. [Am]. — 2008. — № 33(1). — P. 65-71.
Диагностика
Постановка точного диагноза требует от невролога внимания, опыта. Не обойтись без изучения жалоб пациента, анамнеза жизни, аппаратных исследований.
Чтобы установить, что источник дискомфорта и боли — нерв, скрытый на бедре, а не проблемы с позвоночником или другие заболевания, назначают:
- Рентгенография позвоночника, показывающая, есть ли уже патологии, способные повлиять на нервную ткань в нижних конечностях.
- ЭМГ — электронейромиография — показывает, насколько сохранена проводящая функция нервных волокон.
- УЗИ области прохождения нерва. Методика выявляет участки деформации, сдавливания, преобразования, отека.
- Дополнительное УЗИ забрюшинного пространства, позволяющее исключить ряд заболеваний с похожей симптоматикой.
Квалифицированный УЗИ врач проводит динамические пробы. С их помощью, невролог может оценить степень подвижности нерва в канале, исключить тоннельный синдром.
После установления первопричины патологии и механизма повреждения нервной ткани: воспаления или защемления, — врач назначает терапевтические процедуры и лекарства.
Лечение
Не всегда, когда вас беспокоит бедренный нерв, это оказывается невропатия, поэтому, как ее лечить, должен решать врач. И то — после детального изучения пациента.
Самолечение или применение народных методов без согласования с доктором, может привести к серьезному ухудшению ситуации. Или только временному улучшению состояния: проблема вскоре вернется с более выраженными симптомами.
- Физиотерапия, включающая в себя сеансы ЛФК упражнений с тренером. В начале показаны умеренные физические упражнения каждый день с последующим наращиванием нагрузки.
- Подходящий вид массажа, ежедневная гимнастика.
- Подобранные специально для пациента методики рефлексотерапии.
- Медикаментозный подход. В зависимости от ситуации, используют обезболивающие, антибиотики, противовирусные препараты. При необходимости — лекарства, снимающие воспаление и восстанавливающие кровоток в поврежденной части тела, противоотечные средства.
- Магнитотерапия периферических нервных волокон.
- Изменения в образе жизни. Увеличение или снижение физической активности, формирование рационального меню.
- Хирургическое вмешательство, которое проводится, если к патологии привела физическая травма. Хирурги сшивают ткани нерва, восстанавливая способность управлять ногой.
Длительность проводимого курса различна. Зависит от конкретной проблемы: защемления, воспаления или надрыва бедренного нерва. И насколько своевременно человек обратился за помощью.
Терапия
Лечение хронических тазовых болей у женщин предполагает мультивекторный подход. При выявлении патологий назначается комплексная терапия, прописываются антибиотики или противовирусные препараты, купируются воспалительные очаги.
Основным направлением в лечении СХТБ является применение симптоматической терапии: пациенткам назначают ненаркотические анальгетики, а также нестероидные противовоспалительные препараты для повышения качества жизни.
Хорошо себя зарекомендовали физиотерапевтические методы воздействия. С учетом ситуации пациентке может быть показано посещение психотерапевта, врача-реабилитолога, невролога.
В клинике Dr.AkNer вы можете рассчитывать на чуткое отношение и комплексный высокопрофессиональный подход к вашей проблеме. Наши специалисты приложат все усилия, чтобы вы забыли о мучительном недуге и снова радовались жизни.
Профилактика
Предотвратить возникновение симптомов туннельного синдрома или нейропатии бедренного нерва, и не проходить лечение — непросто. Чтоб снизить вероятность неврита, нужно следовать советам докторов, вести здоровый образ жизни.
Чтобы не возникла невропатия подкожного нерва бедра, рекомендуют:
- Регулярные занятия подвижными видами спорта с определенной нагрузкой на ноги. Распространенные и доступные: танцы, бег трусцой, йога, спортивная ходьба.
- Ежедневные пешие прогулки.
- Умеренный физический труд, без чрезмерного перенапряжения.
- Регулярное выполнение упражнений для сохранения правильной осанки.
- Избегать травм позвоночника, поясницы. Перед любой тренировкой или физической работой необходимо делать разминку, растяжку, чтобы избежать защемлений.
- Сбалансированное питание с достаточным количеством белка в ежедневном рационе.
Хотя воспаление или невропатия бедренного нерва кажется неопасным, но требует лечения своевременно, так как симптомы постепенно усиливаются, приводя к онемению конечностей. А утрата способности двигать ногой, приводит к инвалидизации.
Если вы уже прошли курс терапии, регулярно выполняйте рекомендации по профилактике, чтобы болезнь не вернулась.